概述
概念
- 麻醉药经呼吸道吸入或静脉、肌肉注射进入体内产生中枢神经系统抑制
特点
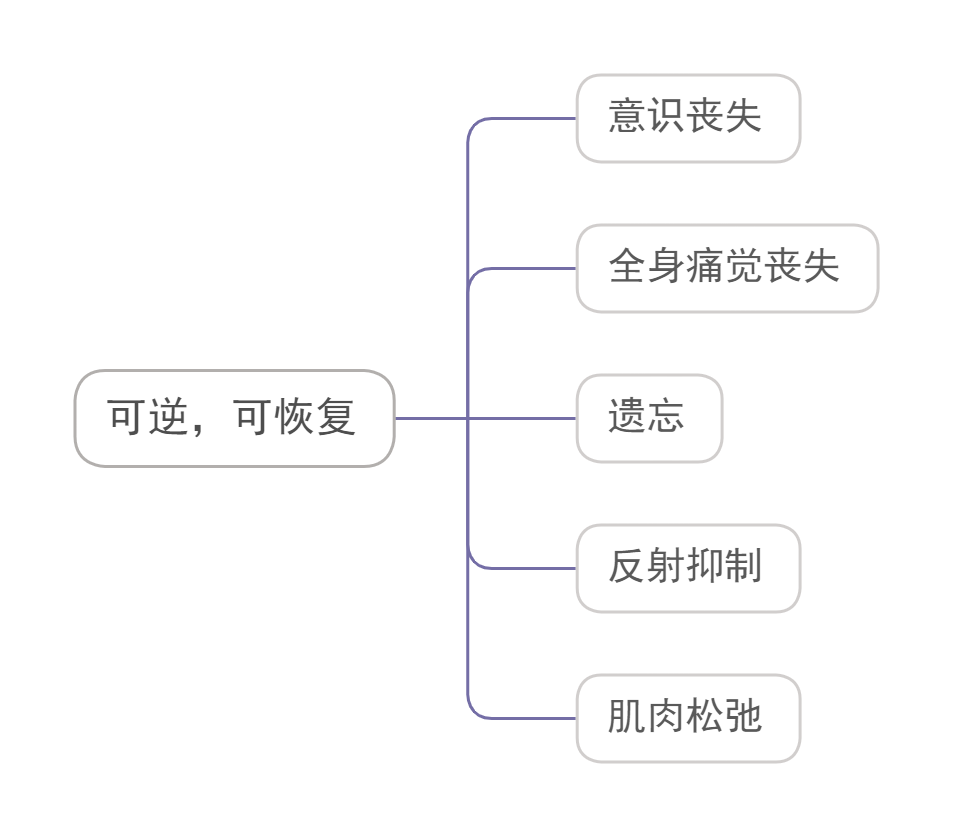
全身麻醉药
药物分类
真正意义上的全身麻醉药
- 吸入麻醉药
- 静脉麻醉药
全身麻醉术中不可或缺的麻醉药
- 镇静催眠药
- 肌肉松弛药
- 麻醉性镇痛药
吸入麻醉药
相关概念
吸入性麻醉药
- 指经呼吸道吸入进入人体内并产生全身麻醉作用的药物
最低肺泡浓度MAC
- 在1个大气压下,吸入麻醉药与纯氧同时吸入时,使50%病人在切皮时无体动的最低肺泡浓度。单位为容积%
- 代表不同麻醉药的等效价浓度:MAC 越小,麻醉效能越强(反比)
血/气分配系数
- 吸入麻醉药气体与血液达到动态平衡时,单位容积血液中气体的溶解量
- 药物可控性(反比),血/气分配系数越大,麻醉诱导所需要的时间越长,同样麻醉苏醒所需要的时间也越长
注意:血/气越大说明溶解在血液中的吸入麻醉药越多,那么到达脑部的麻醉药也就越少,需要更长的时间三者才能达到平衡
油/气分配系数
- 吸入麻醉药脂溶性
- 麻醉效能 (正比)
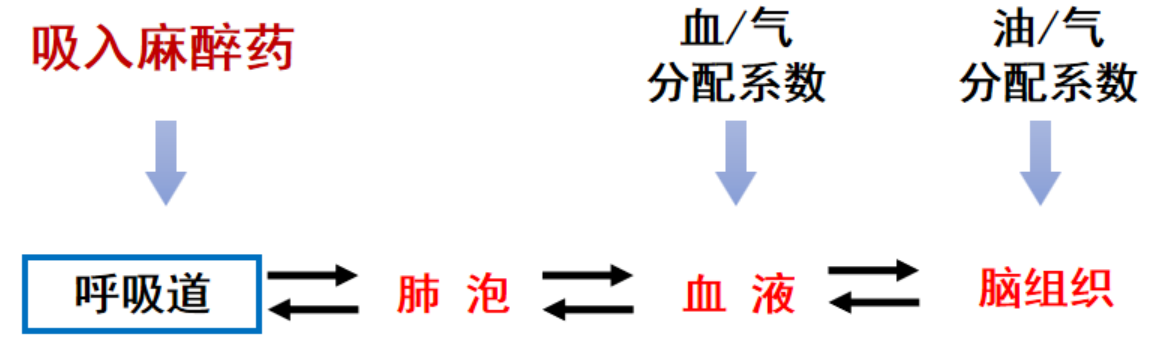
理化性质与药理性能
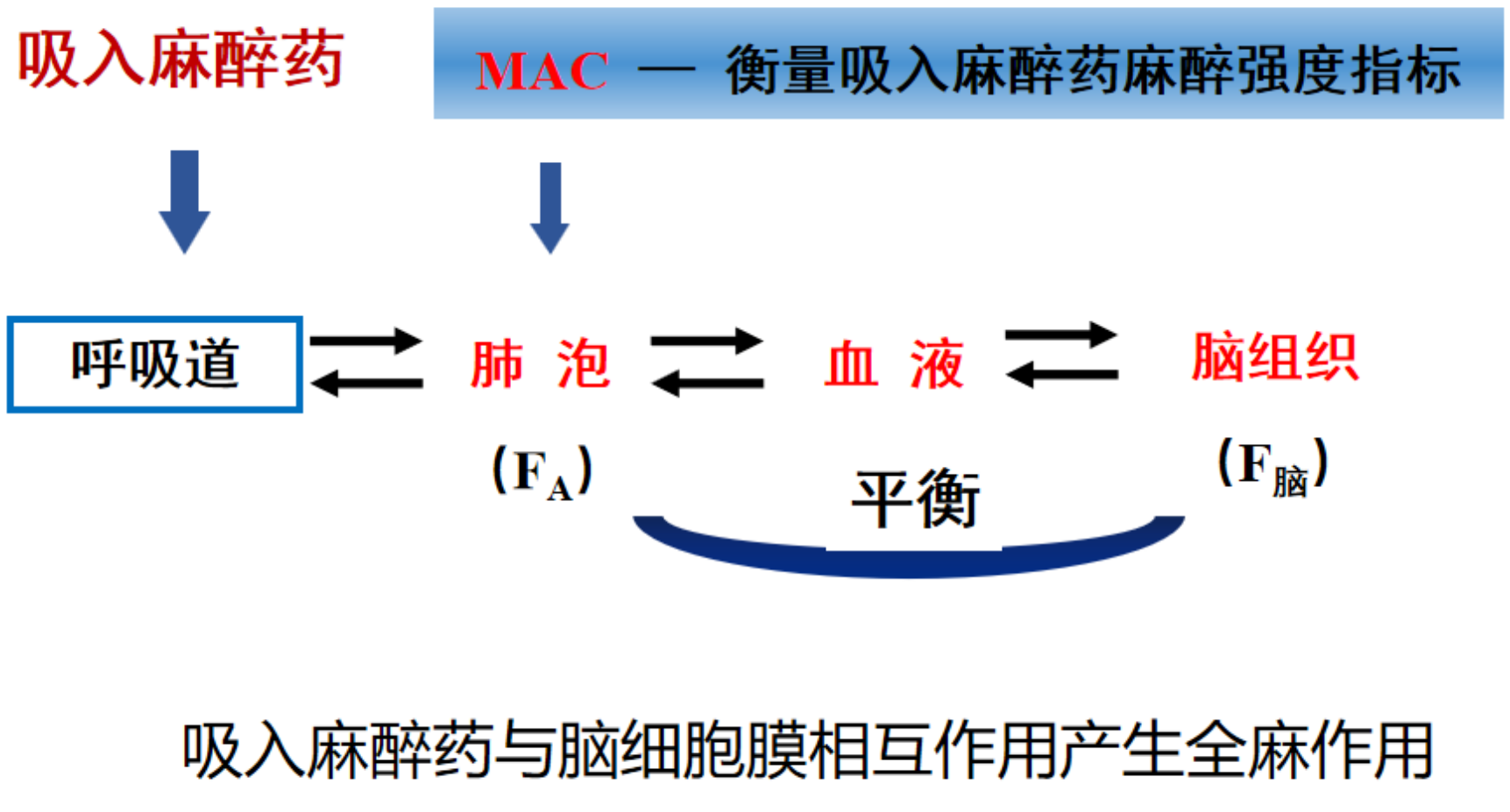
解释:吸入麻醉药经呼吸道进入肺泡,再经扩散入血。在血流的传递下,肺泡内麻醉药分压,血液麻醉药分压,脑内麻醉药分压可达到动态平衡。肺泡内分压直接影响脑内分压,肺泡内分压可做为麻醉深度和终止麻醉后清醒的指标
影响肺泡药物浓度因素
- 通气效应(吸入药的输送)
- 浓度效应
- 血/气分配系数 (可控性)
- 心排出量
- 麻醉药在肺泡和静脉中的浓度差(FA-V)
注意:该部分为了解内容,但是硕士复试常考
代谢和毒性
- 吸入性麻醉药主要通过呼吸道排出
- 卤素主要通过肝脏代谢,但无机氟具有肾毒性,其中氟烷的肾毒性最强
常用吸入麻醉药
氧化亚氮
- 特点
- MAC较高,麻醉性能较弱
- 血/气分配系数低,可控性好
- 临床应用
- 麻醉性能弱,与其它全麻药复合麻醉和维持麻醉,吸入浓度50-70%
- 应用时吸入氧浓度(FiO2)应高于30%,以避免低氧血症
- 麻醉恢复期弥散性缺氧可能,应吸纯氧5-10min
- N2O可使体内封闭腔的内压升高(如中耳,肠腔等)故张力性气胸、肠梗阻者不宜应用
注意:麻醉恢复期弥散性缺氧可能。笑气吸入浓度高,体内贮量很大。停止吸入笑气最初几分钟内,大量笑气迅速从血液进入肺泡内,肺泡内氧气被稀释分压下降。
七氟烷
- 特点
- MAC低,麻醉性能强
- 血气分配系数低,可控性强
- 临床应用
- 麻醉诱导:小儿麻醉诱导(苹果味):七氟烷具有芳香气味
- 麻醉维持
- 术中血流动力学平稳
- 麻醉苏醒平稳迅速
- 恶心和呕吐发生率低
地氟烷
- 特点
- MAC较高,麻醉性能较弱
- 血/气分配系数最低0.42,可控性最好
- 电加温蒸发器,价格昂贵
- 临床应用
- 主要用于麻醉维持
- 对循环影响小,用于心脏病人
- 病人苏醒快,恶心呕吐发生率低
- 用短小手术和门诊手术的病人
| 氧化亚氮 | 七氟烷 | 地氟烷 | |
| 中枢神经系统 | CBF↑,ICP轻度↑ | ICP↑(脑血管舒张) | 抑制大脑皮层电活动,降低脑氧代谢 |
| 循环系统 | 直接抑制心肌; CO、HR、血压无影响 | 轻度抑制心肌; CO↓,血压↓(降低外周阻力); 增加心肌对儿茶酚胺敏感性 | 轻度抑制心肌; CO、HR、血压影响低 |
| 呼吸系统 | 轻度抑制呼吸; 呼吸道无刺激; 潮气量↓呼吸频率↑ | 抑制呼吸; 呼吸道无刺激(芳香气味); 舒张气管平滑肌 | 轻度抑制呼吸; 呼吸道刺激轻微 |
| 肝肾 | 无影响 | 无明显影响 | 无影响 |
静脉麻醉药
概念
- 经静脉注射进入体内,通过血液循环作用于中枢神经系统而产生全身麻醉作用的药物
吸入麻醉和静脉麻醉优缺点
| 静脉麻醉 | 吸入麻醉 | |
| 优点 | 诱导速度快,诱导平稳 病人感觉舒适 对呼吸道无刺激 无环境污染 使用时无需特殊设备 不抑制缺氧性肺血管收缩 | 作用全面 麻醉深度易于控制 心肌保护作用 |
| 缺点 | 可控性差 静脉麻醉药作用终止依赖药代动力学特性 没有良好镇痛作用 | 污染环境 肝毒性 抑制缺氧性肺血管收缩 恶性呕吐 恶性高热 |
常用静脉麻醉药
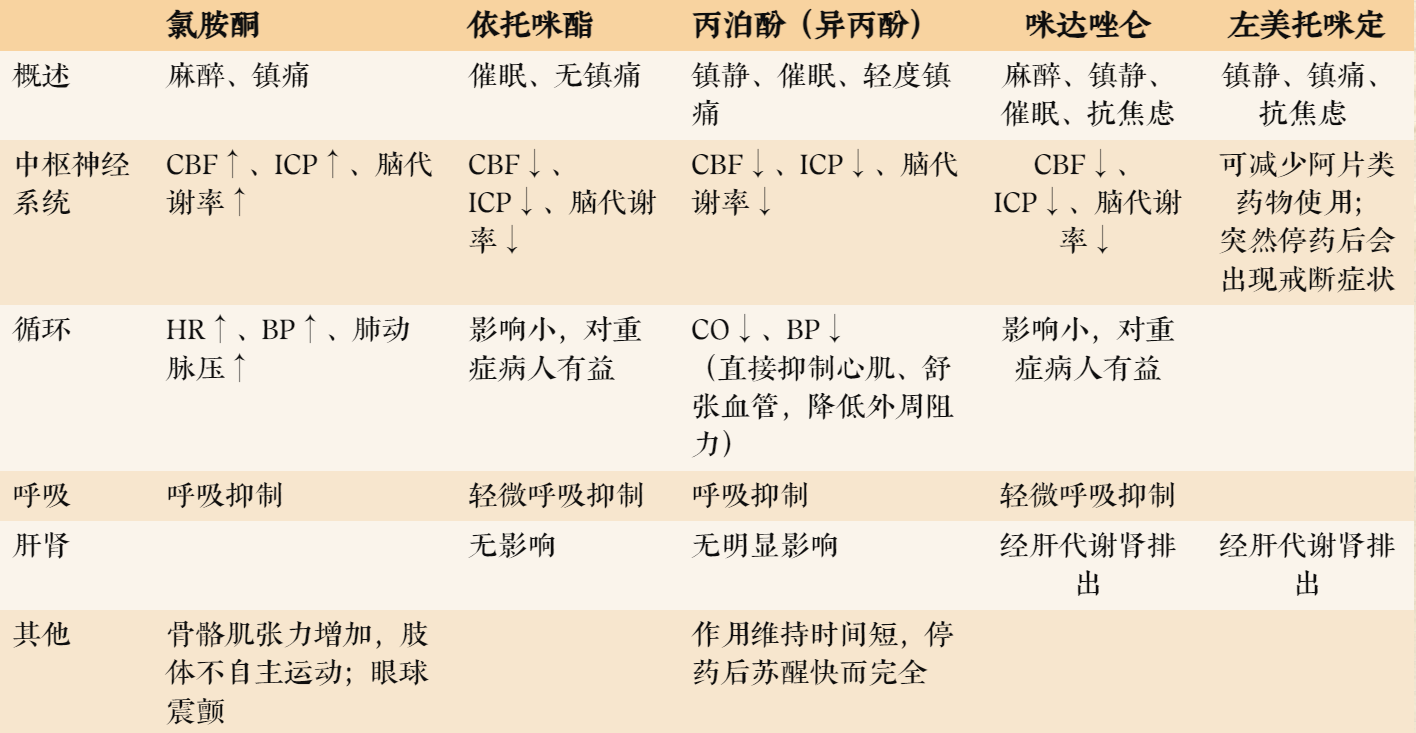
氯胺酮
- 理化性质:易溶于水,水溶液酸性
- 临床应用:麻醉的诱导、维持和小儿的基础麻醉
- 副作用
- 一过性呼吸抑制
- 恶梦、幻觉及精神症状
- 眼内压、颅内压升高,故青光眼患者禁用
依托咪酯
- 临床应用:心血管疾病、重危、老年病人麻醉诱导
- 副作用
- 肌阵挛和静脉刺激
- 恶性呕吐
- 肾上腺皮质功能抑制
丙泊酚
- 临床应用:麻醉的诱导和维持以及门诊手术的麻醉
- 副作用
- 静脉刺激
- 呼吸、循环抑制
咪达唑仑
- 临床应用
- 麻醉诱导和维持
- 局麻辅助用药
- 术前镇静
- ICU病人镇静用药
- 副作用
- 注射后局部疼痛
- 血栓性静脉炎
- 顺行性遗忘
左美托咪定
- 临床应用
- 全麻辅助用药
- 术中镇静
- 机械通气病人镇静
- 副作用
- 心动过缓
- 心脏传导抑制
- 低血压
- 恶心
- 过度镇静可导致气道梗阻
常用静脉麻醉药的对比
肌肉松弛药
概念
- 作用于运动神经未梢与骨骼肌运动终板
- 干扰神经肌肉冲动传递
- 使骨骼肌暂时失去收缩力而松弛
- 便于手术操作,无麻醉作用
作用机制及分类
| 去极化肌松药 | 非去极化肌松药 | |
| 代表药物 | 琥珀胆碱(司克林) | 筒箭毒碱 |
| 作用机制 | 与乙酰胆碱受体结合,不易被胆碱酯酶分解 | 和乙酰胆碱竞争性与乙酰胆碱受体结合 |
| 突触后膜 | 持续去极化状态 | 不引起去极化 |
| 肌纤维成束收缩 | 首次注药后出现 | 无 |
| 胆碱酯酶抑制药 | 不能拮抗,反而增强 | 能 |
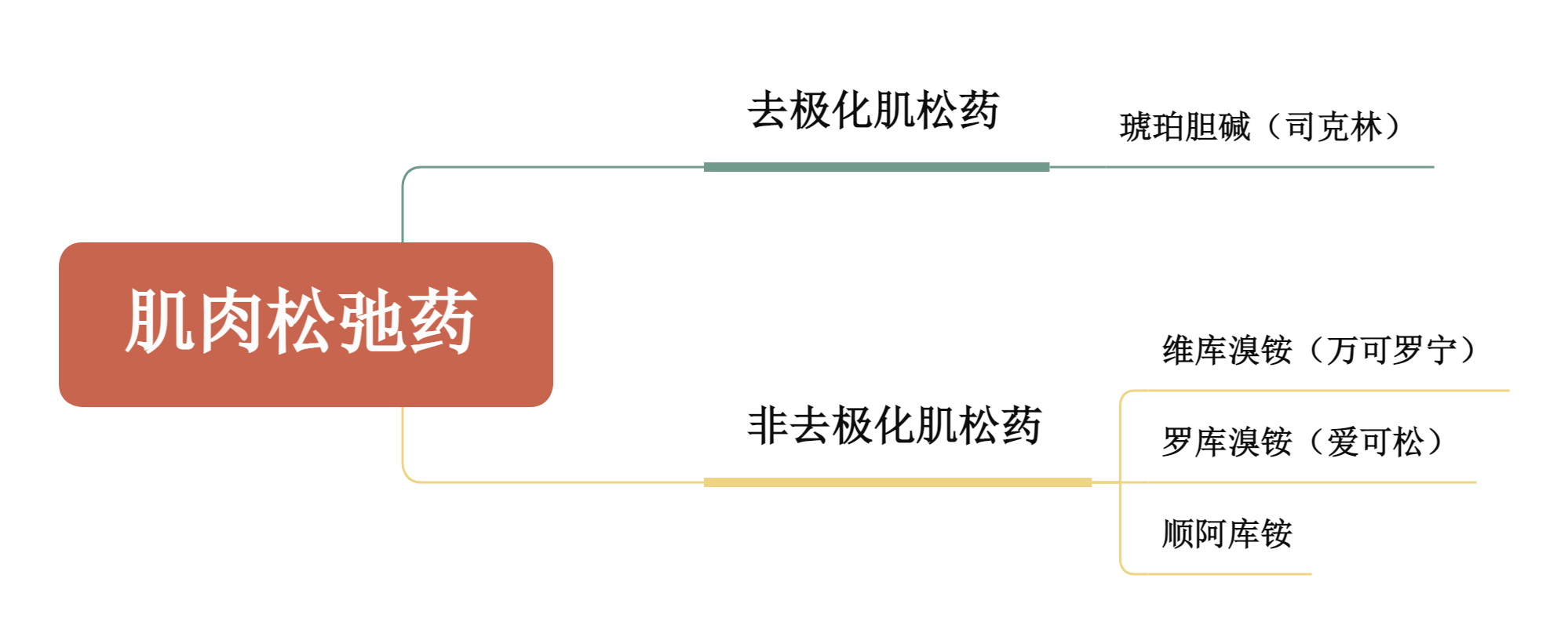
常见肌松药
琥珀胆碱
- 临床应用:去极化肌松药,起效快,肌松完全而短暂
- 副作用
- 心动过缓和心律失常
- 广泛肌肉去极化,血钾增高:大面积烧伤、软组织损伤及截瘫病人禁用
- 眼压、颅内压和胃内压升高:青光眼、脑疝等患者禁用
- 肌痛
- 恶性高热
- 注射后局部疼痛
维库溴铵
- 临床应用
- 非去极化肌松药
- 全麻气管内插管和术中维持
- 特点
- 不释放组胺,无抗迷走神经作用:适用于缺血性心脏病病人
- 严重肝肾功能障碍者,作用时效延长
罗库溴铵
注意:和维库溴铵基本一致
- 临床应用
- 非去极化肌松药
- 全麻气管内插管和术中维持
- 副作用
- 不释放组胺,无抗迷走神经作用
- 严重肝肾功能障碍者,作用时效延长
顺阿曲库铵
- 临床应用:非去极化肌松药
- 特点
- 不释放组胺
- 通过霍夫曼 (Hofmann) 降解
解释:霍夫曼降解是指在生理酸碱状态和温度下自发水解无需生物酶参与
应用肌松药注意事项
- 应建立人工气道,辅助或控制呼吸
- 无镇静、镇痛作用,不能单独使用
- 琥珀胆碱可血钾升高、眼压、颅内压升高
- 低体温延长会作用时间;吸入麻醉药、抗生素、硫酸镁会增强其作用
- 重症肌无力者禁用非去极化肌松药
- 哮喘、过敏体质者慎用组胺释放肌松药
麻醉性镇痛药
作用机制
- 与体内阿片受体结合
- 受体分型μ、κ、δ、σ
常用麻醉性镇痛药
哌替啶(杜冷丁)
| 中枢神经系统 | 镇痛、安眠,欣快感,成瘾性 |
| 循环系统 | 心肌抑制、血压下降 |
| 呼吸系统 | 轻度抑制呼吸,舒张支气管平滑肌 |
| 临床应用 | 麻醉前用药和麻醉辅助药 |
芬太尼
| 中枢神经系统 | 镇痛强 (为吗啡的75-125倍) |
| 循环系统 | 心肌抑制、血压下降 |
| 呼吸系统 | 抑制呼吸 |
| 临床应用 | 临床麻醉(如心血管手术)30min |
舒芬太尼
| 中枢神经系统 | 镇痛(为芬太尼的5-10倍),镇痛时间约为芬太尼的2倍 |
| 循环系统 | 影响更小 |
| 呼吸系统 | 呼吸抑制 |
| 临床应用 | 麻醉诱导和维持 (心血管手术) |
全身麻醉的实施
概述
- 全身麻醉主要包括全身麻醉的诱导和维持
- 全身麻醉的维持需要注意
- 必须避免出现“术中知晓”
- 麻醉诱导、维持和苏醒的过程
全身麻醉的过程
| 诱导 | 监测循环、呼吸 面罩吸氧 静脉麻醉药、肌松药,阿片类镇痛药诱导 病人意识消失 插管 |
| 维持 | 镇静+镇痛+肌松 |
| 苏醒 | 再分布转化排泄,半衰期 |
呼吸道的管理
维持气道的通畅性
概述
- 维持气道的通畅性是呼吸道管理的先决条件
- 舌后坠是全麻诱导、恢复期或应用镇静药的非全麻病人发生呼吸道梗阻的最常见原因
舌后坠的处理
- 头后仰或托起下颌
- 必要时可置入口咽或鼻咽通气道
人工气道管理
- 面罩通气
- 气管内插管(最常用)
- 喉罩和食管-气管联合导管
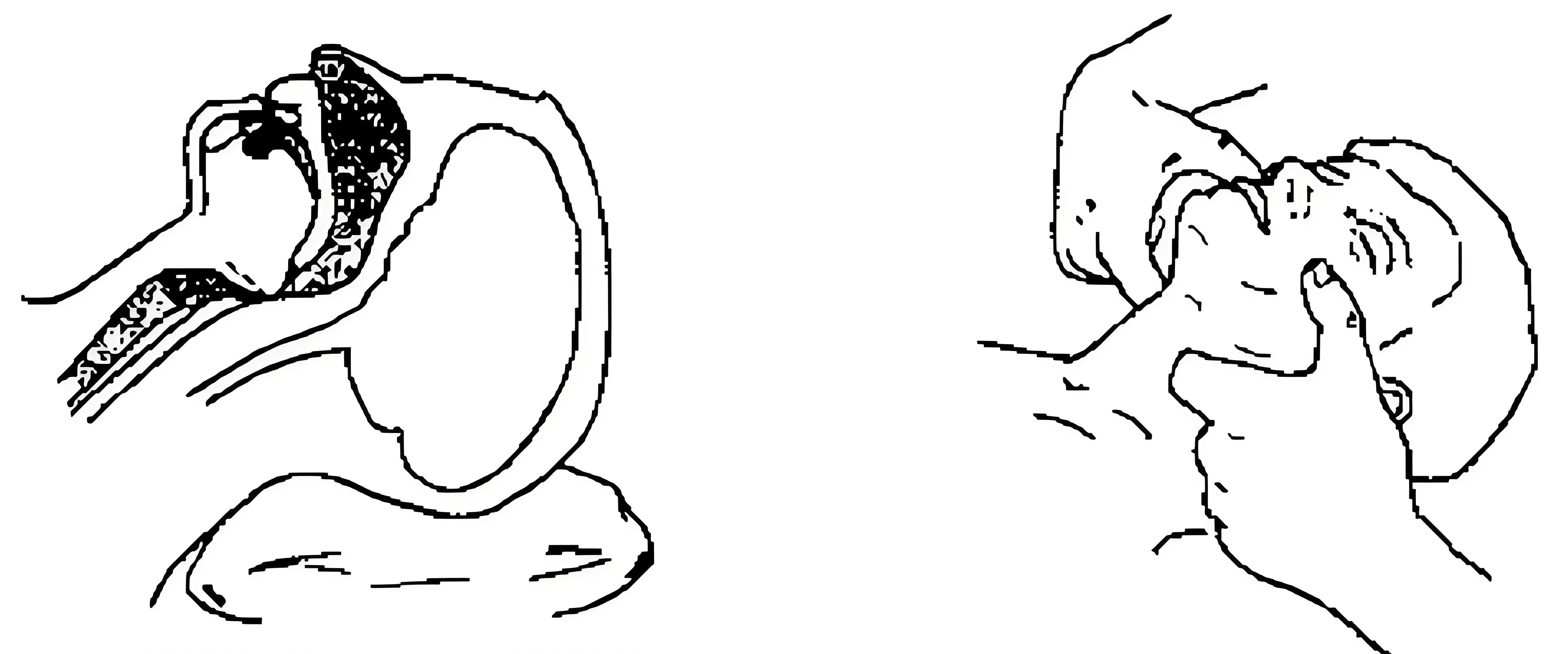
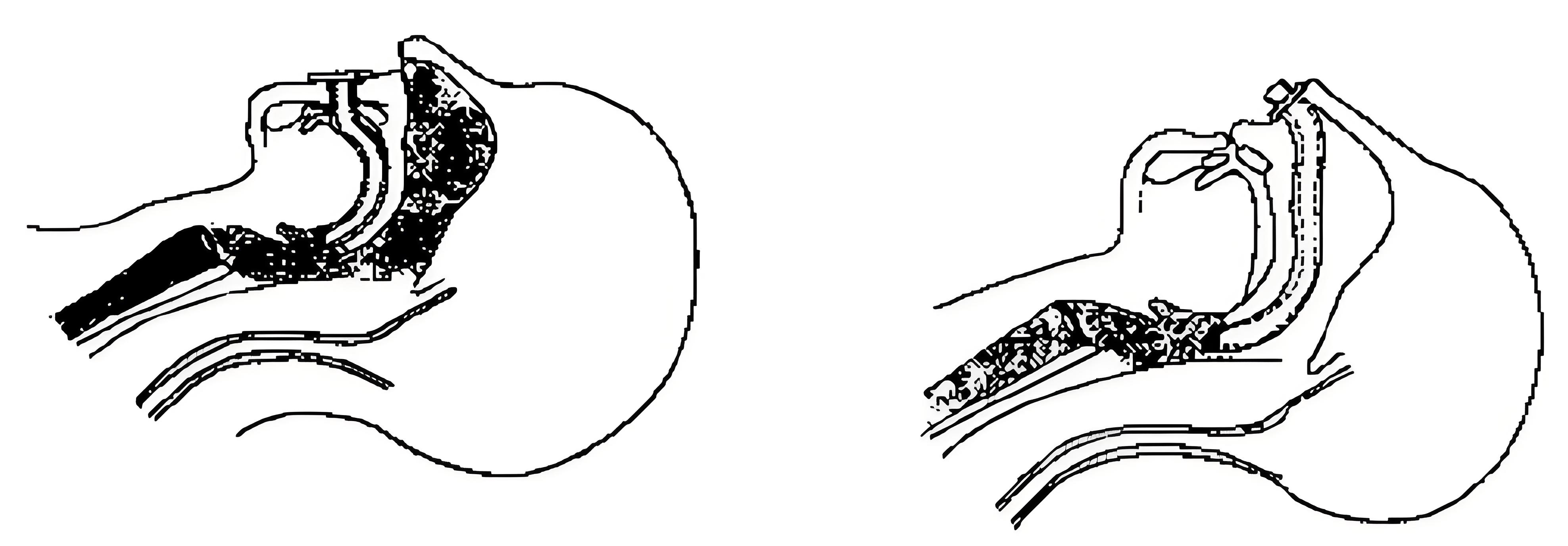
气管内插管
适应症
- 全身麻醉
- 呼吸困难治疗
- 心肺复苏
禁忌症
- 喉水肿
- 急性喉炎
- 喉头黏膜下血肿
确认导管进入气管方法
- 压胸部时,导管口气流呼出
- 自主呼吸时,呼吸囊随呼吸而张缩
- 人工呼吸时,双侧胸廓对称起伏,有肺泡呼吸音
- 透明导管壁“白雾”样变化
- 呼气末二氧化碳PetCO2波形
气管内插管并发症
- 损伤:粘膜出血、牙齿损伤或脱落、关节脱位
- 浅麻醉心血管反应:呛咳、痉挛、心肌缺血、脑血管意外等
- 导管本身:大小、软硬会引起不同的损伤
- 导管位置:脱出或误入一侧
解释:气管内插管气囊压力过高,充气时间过长,气道粘膜溃疡坏死
全身麻醉的并发症及处理
概述
- 呼吸系统
- 反流与误吸
- 呼吸道梗阻
- 通气量不足
- 循环系统
- 低氧血症
- 低血压
- 高血压
- 心律失常
- 体温:高热、抽搐和惊厥
反流与误吸
易发生误吸对象
- 饱胃病人
- 产妇
- 小儿
- 上消化道出血
- 肠梗阻
易发生误吸时期
- 麻醉诱导和苏醒期
主要原因
- 病人意识消失
- 咽喉及咳嗽反射消失
- 贲门松驰
治疗措施
- 以预防为主
- 减少胃内容物滞留,提高胃液pH值,降低胃内压,促进胃排空,加强呼吸道保护
- pH<2.5,容量>0.4ml/kg
- 术前禁食水
- 胃管减压
- H2受体阻滞剂
- 清醒气管插管
- 及时解除急性呼吸道梗阻
- 化学性肺炎,支气管内反复冲洗,氨茶碱、抗生素和激素
呼吸道梗阻
上呼吸道梗阻
常见原因
- 舌后坠、分泌物、异物
- 喉头水肿、喉痉挛
临床表现
- 不全梗阻:吸气困难伴有鼾声
- 完全梗阻
- 鼻翼扇动和“三凹征”
- 有呼吸动作,无气体交换
处理措施
- 舌后坠
- 头后仰,托下颌,放置口咽或鼻咽通气道
- 清除分泌物、异物
- 喉头水肿
- 静注皮质激素或雾化吸入肾上腺素
- 严重者紧急气管切开
- 喉痉挛:加压给氧,严重者环甲膜穿刺给氧
下呼吸道梗阻
机械性梗阻(常见原因)
- 气管导管位置不当
- 导管扭折
- 气管、支气管内分泌物
支气管痉挛
- 常见原因
- 有哮喘史或慢阻肺病人
- 浅麻醉时支气管内异物或炎症刺激
- 过敏或组胺释放药物诱发
- 处理措施:氨茶碱或氢可,沙丁胺醇等解痉平喘
通气量不足
临床表现
- CO2潴留(PaCO2>50mmHg)
原因及措施
| 原因 | 处理措施 |
| 颅脑损伤、麻醉药残留 | 给予辅助呼吸、拮抗药 |
| 刀口疼痛 | 充分镇痛 |
| 支气管痉挛 | 舒张支气管平滑肌 |
| 腹涨及过度肥胖等 |
低氧血症
概念
- (空气)SpO2<90%,PaO2<60mmHg
- (纯氧)PaO2< 90mmHg
临床表现
- 呼吸急促、发绀、躁动、心动过速、血压升高
原因
- 吸入氧浓度低
- 弥散性缺氧,尤其是笑气
- 肺不张
- 误吸
- 肺水肿
低血压
概念
- SBP(收缩压)<80mmHg或下降超过基础值30%
常见原因及处理
| 常见原因 | 处理措施 |
| 麻醉过深 | 减浅麻醉,补充血容量 |
| 手术中出血 | 补充血容量,血管活性药 |
| 过敏、皮质功能低下、复温 | 同上 |
| 牵拉内脏反射 | 停止手术,阿托品 |
高血压
概念
- SBP>160mmHg或SBP高出基础值30%时
常见原因及处理
| 常见原因 | 处理措施 |
| 并存疾病(甲亢、高血压、嗜铬细胞瘤) | 解除诱发因素 |
| 手术、麻醉操作 | 加深麻醉 |
| 通气不足、CO2蓄积 | 应用血管扩张药 |
| 药物 |
心律失常
常见原因
- 麻醉深浅不当
- 手术刺激
- 失血
- 低血压、高血压、
- CO2蓄积、缺O2
- 电解质紊乱和酸碱失衡、原有心脏疾病
处理措施
- 保证麻醉深度适宜
- 维持血流动力学稳定
- 维持心肌供氧平衡
- 针对诱发因素进行处理
- 心律失常药物
高热、抽搐、惊厥
小儿麻醉
- 原因:体温调节中枢发育不完善,受周围环境的影响
- 处理措施:吸氧,镇静药,降温
恶性高热
- 持续性肌肉收缩,PaCO2迅速升高,体温超过42℃






Comments NOTHING