概述
概念
- 椎管内麻醉是指将局麻药注入椎管的蛛网膜下隙或硬膜外间隙,脊神经根受到阻滞,使神经支配区域产生麻醉作用
分类
- 蛛网膜下隙阻滞SA
- 硬脊膜外隙阻滞EA
- 腰麻-硬膜外联合阻滞CSEA
椎管内麻醉解剖基础
脊柱和椎管
- 脊椎由7节颈椎、12节胸椎、5节腰椎、融合1块的骶椎及3~4节尾椎组成
- 成人脊椎有4个弯曲,颈曲和腰曲向前,胸曲和骶曲向后。
- 仰卧时,C3与L3最高,T5与S4最低
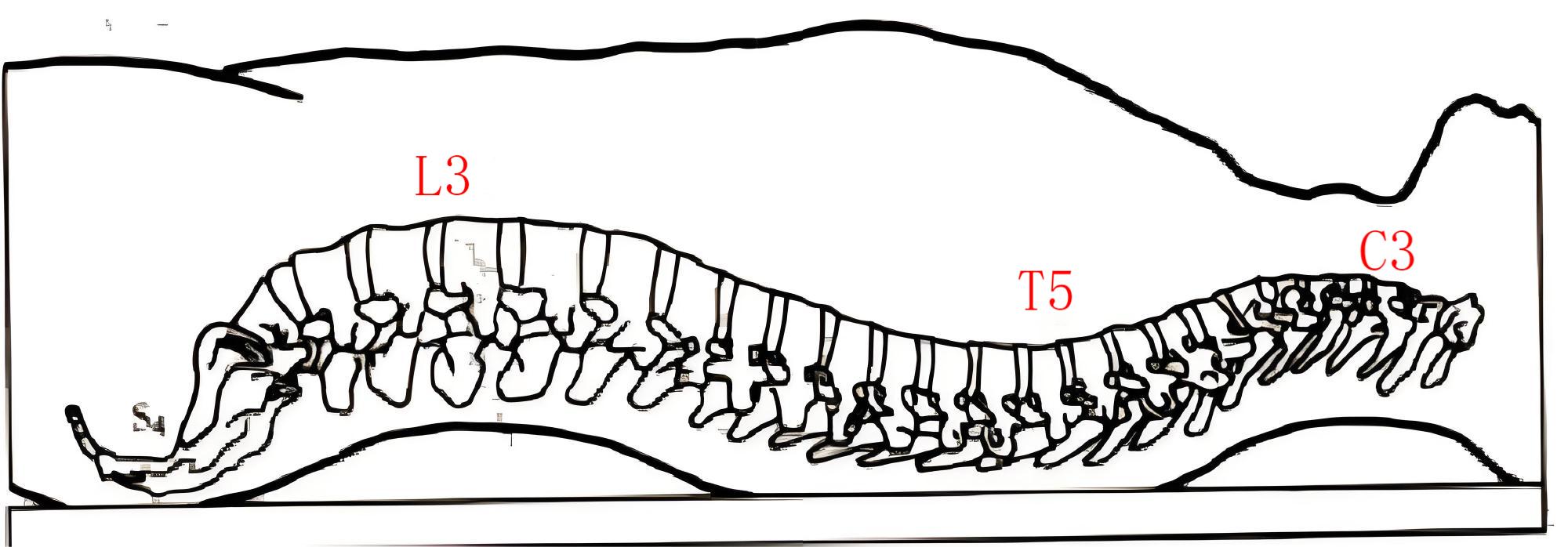
韧带
- 由内→外:黄韧带→棘间韧带→棘上韧带
- 进针需要穿过的层次:皮肤→皮下组织→棘上韧带→棘间韧带→黄韧带(腰麻出现第一个落空感,硬膜外麻醉出现此落空感应停止进针)→硬膜外腔→硬膜→蛛网膜(硬膜和蛛网膜相隔非常近,当腰麻出现第二个落空感应停止进针)→蛛网膜下腔
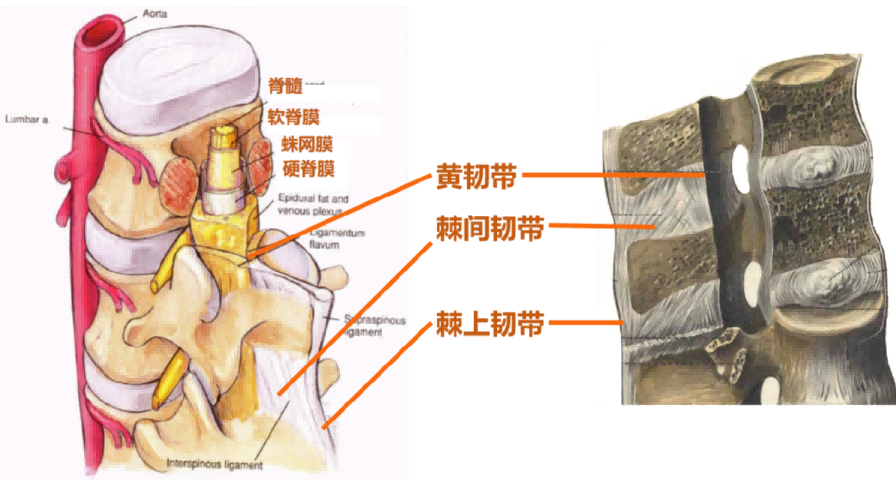
脊髓、脊膜与腔隙
- 脊髓三层被膜,分别为硬脊膜、蛛网膜、软脊膜
- 蛛网膜下腔:位于软脊膜与蛛网膜之间,内有脑脊液
- 硬膜外间隙:硬脊膜与椎管内壁之间的腔隙,内有脂肪、疏松结缔组织、血管和淋巴管
- 脊髓下端
- 成人终止于L₁椎体下缘或L₂上缘——穿刺部位L₂以下脊髓下端
- 儿童终止于L₃上缘——穿刺部位L₃以下
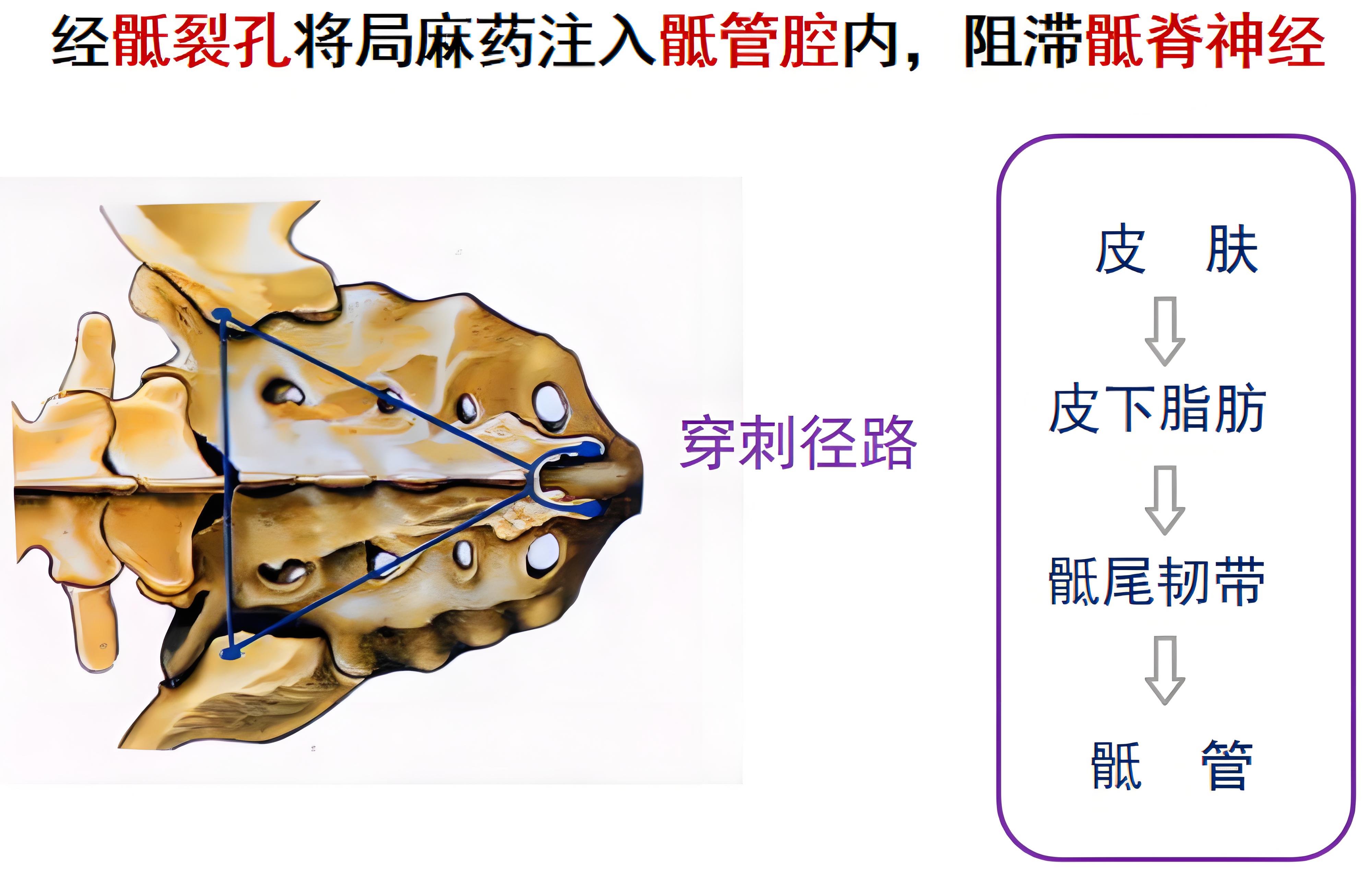
骶管
脊神经
- 31对脊神经
- 颈神经(C)——8对(颈神经比颈椎多1)
- 胸神经(T)——12对
- 腰神经(L)——5对
- 骶神经(S)——5对
- 尾神经(C0)——1对
- 脊神经前根由运动神经和交感神经传出神经纤维组成
- 脊神经后根由感觉神经和交感神经传入神经纤维组成
椎管内麻醉机制及生理
局麻药作用部位
- 椎管内麻醉主要作用部位是脊神经根
- SA蛛网膜下隙阻滞:脊神经根和脊髓表面
- EA硬膜外隙阻滞
- 通过蛛网膜绒毛
- 渗出椎间孔
- 直接透过硬脊膜和蛛网膜
麻醉平面与阻滞作用
麻醉平面
- 感觉神经被阻滞后,皮肤痛觉消失范围
神经阻滞顺序
- 首先阻滞的是交感神经、温度觉、痛觉、触觉、运动感觉、压力、本体感觉
- 脊神经体表分布
- T2——胸骨柄上缘
- T4——两侧乳头连线
- T6——剑突下
- T8——季肋部肋缘
- T10——平脐线
- T12——耻骨联合上2-3cm
- L1-3——大腿前面
- L4-5——小腿前、足背
- S1-5——大腿、小腿后面及肛门会阴
椎管内麻醉对生理的影响
- 呼吸:阻滞平面、药物浓度、病人情况
- 循环:低血压、心率减慢
- 其他系统:迷走神经功能亢进,胃肠蠕动增加
蛛网膜下隙阻滞
分类
- 根据局麻药比重
- 轻比重
- 等比重
- 重比重
- 根据麻醉平面
- 低平面
- 中平面:T4-T10水平
- 高平面
- 根据给药方式
- 单次法——临床上多采用单次法麻醉
- 连续法
适应症
- 手术时间在2-3小时内
- 下腹部、盆腔、会阴部及下肢手术
禁忌症
- 脓毒血症
- 休克
- 急性心力衰竭或冠心病发作
- 中枢神经系统疾患
- 脊柱外伤、结核
- 凝血功能障碍
- 穿刺部位或附近皮肤感染
蛛网膜下隙阻滞方法
穿刺间隙
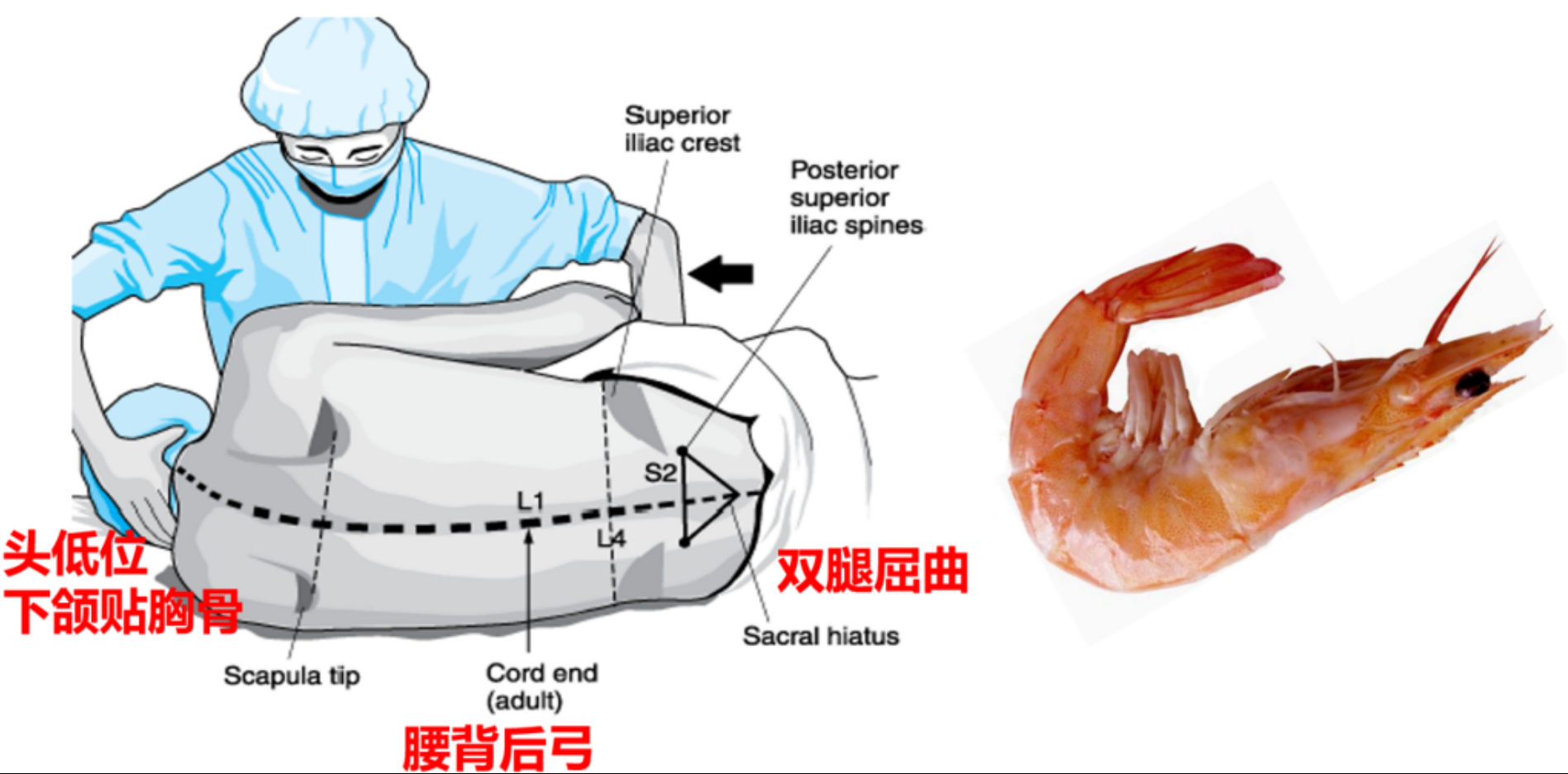
- L2-3:两侧髂嵴最高点连线经过L4
- L3-4
- L4-5
穿刺路径
- 进针需要穿过的层次:皮肤→皮下组织→棘上韧带→棘间韧带→黄韧带(腰麻出现第一个落空感,硬膜外麻醉出现此落空感应停止进针)→硬膜外腔→硬膜→蛛网膜(硬膜和蛛网膜相隔非常近,当腰麻出现第二个落空感应停止进针)→蛛网膜下隙
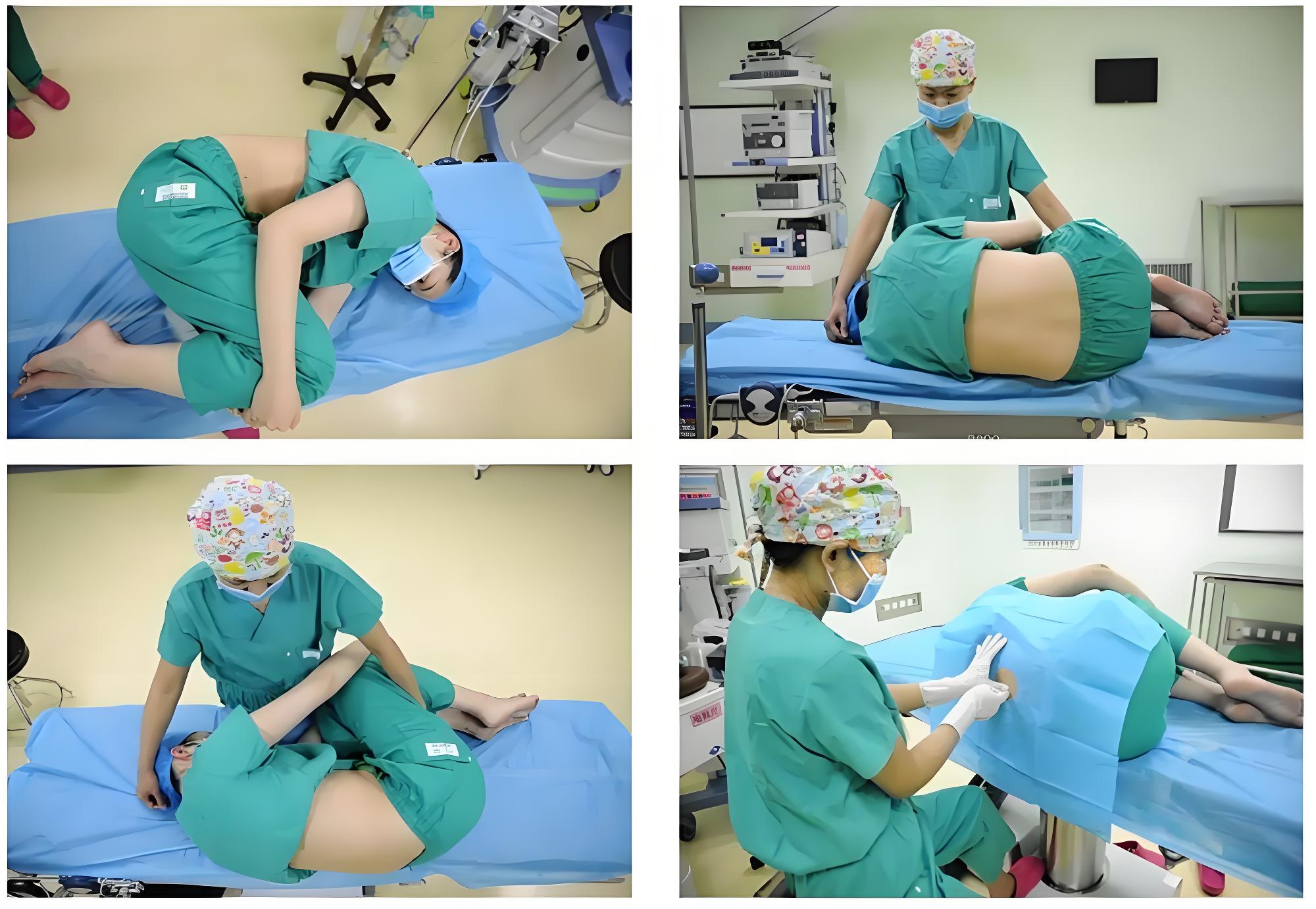
体位要求——侧卧位
常用局麻药
- 10%葡萄糖1ml+0.5-0.75%布比卡因2ml
麻醉平面调节
- 影响麻醉平面的因素
- 麻醉药的比重、剂量、容积
- 病人因素:包括病人体位
- 注药速度
- 麻醉药比重对麻醉平面的影响
- 轻比重麻醉药,若使得麻醉平面上移,那么应将患者头高脚低
- 重比重麻醉药,若使得麻醉平面上移,那么应将患者头低脚高
并发症
术中并发症
- 血压下降、心率减慢
- 呼吸抑制
- 恶心呕吐
- 麻醉平面过高
- 牵拉内脏
- 迷走神经亢进
- 对辅助用药敏感
术后并发症
- 头痛
- 腰麻最常见的并发症
- 脑脊液漏出导致颅内压减低
- 尿潴留
- S2-S4阻滞(对麻药较为敏感),膀胱的张力丧失
- 多见于男性患者
- 神经损伤
- 脑神经受累
- 黏连性蛛网膜炎
- 马尾神经症状
- 硬膜外血肿:症状包括腰痛、肌无力、截瘫,诊断时可采用CT诊断
硬脊膜外隙阻滞
概念及分类
- 将局麻药注射到硬脊膜外间隙,阻滞部分脊神经传导功能,使支配区域感觉和(或)运动功能消失的麻醉方法
- 分为单次法和连续法——临床上多采用多次法进行麻醉
适应症
- 颈部、胸壁(前两种使用较少)、腹部、上下肢手术(上肢使用也较少)
禁忌症
- 同腰麻
- 穿刺部位感染
- 凝血功能障碍
- 休克、脊柱畸形
- 中枢神经系统疾病
慎用
- 严重贫血
- 高血压
- 心脏代偿功能不良
硬脊膜外隙阻滞方法
穿刺路径
- 从外向内以此为皮肤→皮下组织→棘上韧带→棘间韧带→黄韧带→硬膜外间隙
硬膜外间隙测试方法
- 阻力消失法
- 毛细管负压法:硬脊膜外隙是负压
- 气泡压缩实验
常用局麻药
- 利多卡因、罗哌卡因
注药方法
- 试验剂量:2%利多卡因3ml观察5-10min
- 首次总量(初量)
- 追加剂量
麻醉平面调节
- 麻醉特点:麻醉呈现局限性
- 局麻药容量
- 穿刺间隙
- 导管方向(头端、尾端)
- 注药方式(单次、分次——临床上多为多次给药)
- 病人情况
并发症
术中并发症
- 全脊髓麻醉
- 概念:局麻药全部或大部分注入蛛网膜下隙,全部脊神经被阻滞
- 临床表现:血压下降、呼吸困难、呼吸心跳停止、意识丧失
- 处理原则
- 加速输液
- 升压药
- 加压吸氧
- 气管内插管
- 心肺复苏
- 预防:遵守操作规程,试验剂量
- 局麻药的毒性反应
- 血压下降:与腰麻相比出现晚,下降幅度小
- 呼吸抑制
- T2以上通气储备功能↓
- T8以下时,呼吸不受影响
- 高位硬膜外麻醉呼吸是否抑制主要取决于局麻药浓度
- 恶性呕吐
术后并发症
注意:临床上较少出现
- 神经损伤:电击样异感
- 硬膜外血肿:压迫脊髓
- 硬膜外脓肿:感染征兆
- 脊髓前动脉综合征:瘫痪
- 导管拔出困难或折断:密切观察
骶管阻滞
蛛网膜下隙与硬脊膜外隙联合阻滞
- 充分利用SA(起效快、镇痛完善、肌肉松弛)和EA(调控麻醉平面、适合长时间手术)的优势






Comments NOTHING